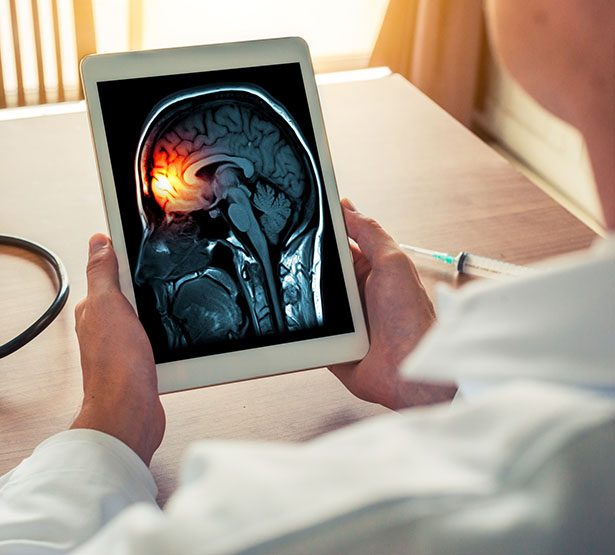
Fièvre, céphalées, vomissements : exclure une méningite
En fin de matinée alors qu’elle est sur son lieu de travail, Madame X., 53 ans, appelle son mari lui expliquant ne pas se sentir bien, avoir des nausées et mal partout.
Vers 17h30 quand celui-ci rentrera d’un déplacement en province, il la trouvera alitée dans l’obscurité, s’exprimant avec difficulté et se plaignant en plus de céphalées et d’être fébrile. Il contactera alors la maison de garde demandant la visite à domicile d’un médecin… Appel qui sera transmis à notre sociétaire qui parviendra sur les lieux une heure plus tard.
D’emblée, notre sociétaire se heurtera à des conditions d’examen difficile : les réponses aux questions posées seront données par le mari qui ne laissera pas à son épouse le temps de s’exprimer, l’examen de la patiente en position demi assise dans son lit ne permettra qu’une auscultation cardiopulmonaire et un examen abdominal.
Au terme de cet examen ne retrouvant qu’une douleur à la palpation de la région épigastrique, notre sociétaire conclura à une probable gastroentérite, conseillera le repos et une surveillance à domicile, une ordonnance comportant un antiémétique et un antipyrétique étant remise.
Peu après la visite de notre sociétaire, le mari ira donc chercher les médicaments à la pharmacie. La première prise vers 19h30 de Vogalène® et de paracétamol sera suivie de vomissements et la seconde sera administrée 4 h plus tard.
Minuit passé, le mari sera réveillé par les gémissements de sa femme. Il découvrira alors, en relevant ses draps, l’existence de taches qu’il décrira au SAMU aussitôt contacté "comme des petits points noirs qui apparaissent comme des bleus au niveau des cuisses, des genoux, un peu partout".
Malgré la description par le mari de l’impossibilité de bouger, de parler de sa femme et de son essoufflement, le régulateur décidera de l’envoi d’un transport non médicalisé.
Arrivés sur les lieux 45 mn plus tard et constatant une tension imprenable, les ambulanciers rappelleront le SAMU qui cette fois dépêchera un véhicule du SMUR.
45 minutes plus tard encore, le diagnostic de purpura fulminans sera posé, une injection de céphalosporine de 3ème génération et de corticoïdes administrée et un transfert en réanimation demandé, la patiente étant en état de choc avec un Glasgow à 14.
Le lendemain matin, elle décédera des suites de cette méningite à méningocoque B.
Comme on pouvait s’y attendre, le mari devenu veuf engagera une procédure.
La responsabilité de notre sociétaire, comme celle du SAMU, sera affirmée par les experts.
Une responsabilité partagée entre le généraliste et le SAMU
La responsabilité du médecin généraliste
A notre sociétaire médecin généraliste, il sera reproché, alors que le motif d’appel rapportait la triade "fièvre, céphalées et vomissements", de ne pas avoir vérifié la température de la patiente, de ne pas l’avoir déshabillée et de ne pas avoir réalisé d’examen neurologique, l’expert n’omettant pas de rappeler que "toute céphalée fébrile doit être considérée comme une méningite jusqu’à preuve du contraire". Ce que ni notre sociétaire ni le médecin conseil ne pourront de fait contester.
La responsabilité du SAMU
La responsabilité du SAMU sera également reconnue mais dans une moindre mesure au vu d’un retard de prise en charge limité à une heure. Ce, pour ne pas avoir immédiatement décidé de l’envoi d’un véhicule médicalisé devant la description faite des éléments potentiellement purpuriques, l’écoute des enregistrements de l’appel de l’époux attestant en plus de la gravité de la situation, la polypnée de la patiente étant parfaitement audible.
Après avoir rappelé que tout retard horaire dans ce type de méningite était à l’origine d’une perte de chance de survie de 10 %, l’expert conclura à une perte de chance de survie de 94 % dont 90 % imputable au médecin généraliste et 10 % au SAMU.
Quels enseignements tirer de cette affaire ?
Dans cette affaire, la défense de notre sociétaire s’est révélée impossible au vu d’un tableau d’emblée évocateur qui imposait effectivement d’évoquer l’hypothèse d’une méningite à son début et de chercher à l’infirmer ou l’affirmer par un examen exhaustif en dépit des conditions rapportées comme non idéales.
Ce qui nous donne d’ailleurs l’occasion de rappeler à nos sociétaires généralistes, urgentistes ou pas, quelques règles importantes :
- Procéder à un examen neurologique attentif et de déshabiller les patients présentant des céphalées dans le contexte d’une fièvre à la recherche de principe d’un éruption ou d’éléments purpuriques, ce, même si à domicile l’exercice est très souvent rendu difficile.
- Consigner cet examen et l’horodater dans un cahier de visite voire le rapporter plus tard dans le dossier informatisé du patient, ce, même si évidemment cette pratique est fastidieuse et chronophage.
Car en cas d’évolution défavorable sur le plan médical puis médico-légal, il leur faudra prouver la normalité de l’examen clinique et des paramètres vitaux au moment de cette visite à domicile ce que souvent plus tard le patient ou sa famille contesteront…, faute de quoi leur responsabilité risquera d’être reconnue par des experts parfois peu compréhensifs car n’ayant jamais connu d’autre exercice que celui de la consultation en établissement hospitalier.
Rappelons de plus que si en France1 les infections invasives à méningocoques (dont la majorité est liée aux sérogroupes B [40-50% des cas], C [20-30%], W [10-15%], Y [10-15%]) ne sont pas légion (environ 500 cas par an), leur incidence reste stable et elles restent responsables de 50 à 60 décès par an en France.
Depuis la mise en place de l’obligation vaccinale chez tous les enfants nés à partir de 2018 (2 doses à 5 mois et 12 mois), on a pu observer, une diminution de l’incidence du sérogroupe C en particulier chez les nourrissons et les jeunes enfants (9,14/100 000 avant l’âge de 1 an en 2019), ce qui a eu aussi pour effet de diminuer aussi leur incidence dans la population adulte non vaccinée (notamment dans les tranches les 5-14 ans et 15-24 ans).
Précisons que cette vaccination reste recommandée chez l’adulte jusqu’à l’âge de 24 ans et que d’autres vaccins contre le méningocoque de sérogroupe B ou les infections de sérogroupe A, C, W, Y (vaccins tétravalents ACWY) sont recommandés chez certains patients immunodéprimés ou particulièrement exposés à ce risque.
Enfin, même si à ce jour nous n’avons pas connaissance qu’un généraliste ait pu voir sa responsabilité reconnue pour ce motif, nous nous devons de rappeler que la possibilité d’être confronté à domicile à un purpura fulminans, aussi exceptionnelle soit elle, imposerait d’avoir de la Ceftriaxone dans la trousse médicale d’urgence…
En effet, le Conseil supérieur d’Hygiène Publique précise dans un avis2 que :
"En dehors du milieu hospitalier, tout malade présentant des signes infectieux et à l'examen clinique, lorsqu'il a été totalement dénudé, un purpura comportant au moins un élément nécrotique ou ecchymotique de diamètre supérieur ou égal à 3 millimètres, doit immédiatement recevoir une première dose d'un traitement antibiotique approprié aux infections à méningocoques, administrée si possible par voie intraveineuse, sinon par voie intramusculaire, et ce quel que soit l'état hémodynamique du patient… en utilisant soit la Ceftriaxone par voie IV ou IM soit le Cefotaxime (SAMU, SMUR).. Le malade doit être transféré d'urgence à l'hôpital.
L'intervention d'une équipe médicalisée expérimentée (SMUR) est justifiée sous réserve que son délai d'intervention soit inférieur à 20 minutes. Dans tous les cas, les urgences de l’hôpital doivent être alertées de l’arrivée d’un cas suspect de purpura fulminans, afin que son accueil puisse être préparé".
A lire aussi sur le site de la Prévention Médicale
Purpura fulminans 20 ans après splénectomie >