Pourquoi une réforme du 3e cycle ?
Mieux répondre aux besoins de santé
Il s’agissait d’abord de mieux prendre en compte les évolutions de la médecine et le progrès médical.
Ensuite de satisfaire aux exigences de lisibilité et de qualité de la formation, au regard notamment des standards internationaux, qui privilégient dans un très grand nombre de pays des formations axées sur l’acquisition des compétences de chaque métier et l’usage de modalités pédagogiques modernes.
Ce que les "anciens" ont connu était à certains égards anachronique : avec pour certaines spécialités (par exemple chirurgicales), la nécessité de valider un DES (Diplôme d’études spécialisées), puis un DESC (Diplôme d’études spécialisées complémentaires) pour accéder à la spécialité et obtenir sa qualification.
Le DESC se déroulait pour partie pendant l’internat et pour partie, au moins un an, en post-internat, par exemple sur un poste de Chef de clinique-Assistant (CCA) ou d’Assistant des hôpitaux ; si bien que l’on pouvait avoir été nommé enseignant (CCA) dans une spécialité dans laquelle on n’était pas encore qualifié… !
Dans bien des spécialités, et alors même que le DES avait été validé, un post-internat était usuel pour accéder aux compétences de la spécialité, abordées parfois tardivement et incomplètement dans le cursus de l’internat.
Désormais, au terme de la formation de 3e cycle, les DES délivrés aux étudiants
- parfois assortis de la validation d’une option complémentaire -, attestent de l’acquisition de l’ensemble des compétences nécessaires à l’exercice professionnel usuel de la spécialité.
La délivrance du DES, au terme d’un cursus appuyé sur une maquette de formation en lien avec le référentiel de chaque spécialité, confère :
- la qualification professionnelle,
- l’autorisation d’exercice, après inscription définitive à l’Ordre des médecins.
Le post-internat, qui n’est pas obligatoire, devient un "post-DES", selon des modalités variées, comme autant de modes d’entrée dans la vie professionnelle.
Réguler la formation et la démographie de toutes les spécialités
Le second objectif a été de filiariser l’ensemble des spécialités médicales, c’est-à-dire d’en fixer par avance les effectifs, un impératif pour les pouvoirs publics, en charge de répondre à des besoins de santé et de décider combien de professionnels doivent être formés dans chacune des 44 spécialités, comme dans chaque région du territoire national.
Les DESC ont disparu, et un certain nombre de DESC ont été transformés en DES (DES chirurgicaux, gériatrie, médecine d’urgence…).
Rénover les modalités de la formation et de suivi des étudiants
Le troisième objectif a été :
- de mieux préciser, au travers de maquettes plus prescriptives et opposables, les contraintes de la formation, tant théorique que pratique ;
- de s’appuyer sur l’usage de modalités pédagogiques modernes (e-learning, simulation, auto-apprentissage et auto-évaluation…) ;
- d’assurer un accompagnement rapproché de l’étudiant au travers d’un contrat de formation, d’un portfolio étudiant et de modalités d’évaluation précises de l’acquisition des connaissances et compétences nécessaires à l’exercice de la spécialité. Le suivi de l’étudiant est également appuyé sur la désignation d’un référent enseignant au sein de la spécialité, qui sert de "coach" qui contribue :
- à l’évaluation régulière et personnalisée du parcours de formation,
- à l’orientation de l’étudiant vers son exercice professionnel futur.
Une dynamique de formation progressive aux compétences de chaque métier
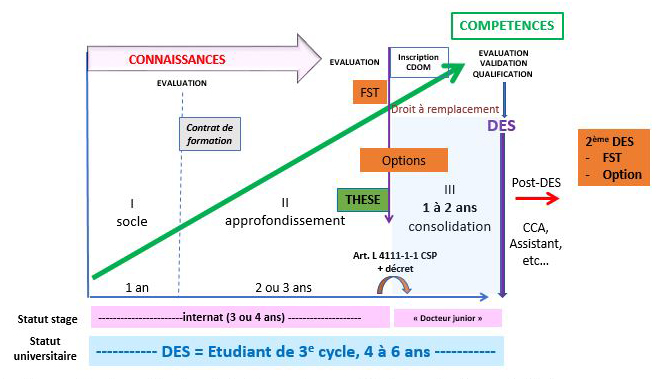
L’organisation de la formation a donc prévu trois phases dans l’apprentissage témoignant d’une gradation dans l’acquisition des compétences de la spécialité :
- Phase 1 : "Socle"
- Phase 2 : "Approfondissement"
- Phase 3 : "Consolidation"
L'accès à la spécialité est plus précoce et plus dense que par le passé.
Les étudiants de 3e cycle accèdent en effet à leur spécialité dès la première année de DES - ce qui n’était pas toujours le cas par le passé - et la pratiquent en stage un plus grand nombre de semestres obligatoires que précédemment.
Ils sont sous statut universitaire d’étudiant pendant toute la durée de leur formation, ce qui présente l’intérêt de rappeler aux universités et aux enseignants leurs responsabilités à leur égard.
En stage, ils sont sous le statut :
- d’interne durant les 3 ou 4 premières années (phases 1 et 2),
- de Docteur Junior, qui remplace celui d’interne à la fin de la formation (phase 3), durant une année dans les spécialités médicales (hors médecine générale) et 2 années dans les spécialités chirurgicales et interventionnelles.
Cette dernière phase, dite de consolidation, est une étape "pré-professionnelle" en "autonomie supervisée", comme cela était déjà connu dans le DES de médecine Générale.
Il faut, pour y accéder, avoir soutenu sa Thèse de médecine et être inscrit sur une liste spéciale à l’Ordre des médecins.
La qualification dans la spécialité n’est cependant octroyée qu’en fin de parcours, par la validation du DES.
Cette qualification permet l’entrée dans la vie professionnelle en pleine responsabilité.
Le passage d’une phase de formation à une autre est subordonné à la validation de l’acquisition des connaissances et compétences propres à la phase écoulée.
Chaque discipline universitaire a dû réfléchir au référentiel de compétences de sa spécialité et le décliner selon les trois phases prévues. Des références à un ensemble de compétences transversales (de santé publique, de sécurité des soins, de relation avec les patients, de conduite de la recherche clinique, etc.) sont également prévues dans les textes généraux et dans les maquettes des différentes formations.
Options et FST
Certains DES comportent des options accessibles à une fraction des étudiants de la spécialité. Lorsque les options de certains DES sont partagées par plusieurs spécialités, elles sont appelées formations spécialisées transversales (FST).
Options et FST sont "qualifiantes" pour un ensemble de compétences complémentaires exercées dans le cadre de la spécialité d’origine, mais ne créent pas de nouvelle spécialité à exercice exclusif.
Il y a pour ces options ou FST une régulation démographique analogue à celle des DES.
Durées de formation
Les durées totales de formation sont à ce jour :
- de 3 ans en médecine générale, et probablement bientôt 4 ans, dans le cadre d’une révision complète de la maquette de formation de cette spécialité ;
- de 4 ou 5 ans dans les spécialités médicales et la biologie médicale ;
- de 6 ans dans les spécialités chirurgicales et interventionnelles.
La durée des DES de 3 et 4 ans est prolongée d’une année pour les étudiants autorisés à poursuivre une formation complémentaire au titre d’une option ou d’une FST.
Lieux de stage
Les lieux de stage ouverts aux étudiants doivent être sélectionnés sur un ensemble de critères qui garantissent la qualité de la formation et de l’encadrement, et ce phase par phase du parcours de formation.
La procédure d’agrément des lieux de stage, ou des maîtres de stage pour les stages ambulatoires (MSU), dont le déroulé est sous la responsabilité des universitaires, est donc dévolue au coordonnateur universitaire du DES et à la Commission de coordination de la spécialité, œuvrant sous l'autorité du doyen de la faculté.
Les agréments des lieux de stage sont différenciés selon les phases de formation : une même structure produit ainsi des projets pédagogiques différents pour les phases initiale, intermédiaire et de consolidation, selon le type d’agrément souhaité.
Ils devront inclure des critères concernant les activités médicales, l’encadrement et le nombre de DES pouvant être pris en charge. Le périmètre des activités de soin qui seront déléguées aux étudiants en autonomie supervisée (phase 3, de consolidation) doit notamment être précisé, en application des textes réglementaires.
Non seulement les CHU et les centres hospitaliers publics, mais aussi des centres et maisons de santé et certaines structures privées peuvent accueillir des étudiants en formation, éventuellement en ambulatoire, le tout bien sûr sous réserve du dépôt d’un projet pédagogique et d’agrément de la structure (ou des MSU) par les Commissions prévues à cet effet.
Des Commissions de coordination de spécialité, sous la responsabilité d’un coordonnateur universitaire, assurent pour chaque DES l’organisation de la formation conformément aux maquettes officielles ainsi que le suivi des étudiants et la validation de leur parcours.
Synthèse de la réforme du 3e cycle des études médicales
Dynamique de formation/statut
Toutes spécialités (hors MG)*
Objectifs : Professionnalisation de la formation - médecins opérationnels dès le post DES
*MG : DES de médecine générale ; depuis 2017, 3 ans ; pas de phase III ; 4e année en discussion
Conduite du parcours et accompagnement de l’étudiant
La réforme de l’internat, ou du 3e cycle des études médicales, est exigeante.
Elle l’est pour les étudiants, elle l’est pour tous ceux qui sont leurs partenaires dans leur parcours de formation : c’est le cas des universitaires - prioritairement responsables du suivi des étudiants -, mais pas seulement.
Car c’est aussi le cas de l’ensemble des formateurs, et donc des professionnels, appelés, à travers l’agrément des lieux de stage, à former l’ensemble des étudiants, sur tout le territoire national, à l’exercice de leur spécialité, mais aussi pour certains d’entre eux, à des activités plus spécialisées, ou de recours, nécessitant des compétences spécifiques ou des plateaux techniques adaptés.
Le cursus offert aux étudiants dans le cadre de la réforme du 3e cycle vise, d’une manière générale, à rapprocher la formation de l’exercice du futur métier, à travers l’acquisition des connaissances et des compétences propres de la spécialité et la découverte des différentes modalités d’exercice du métier.
Il est rappelé à cet égard que les responsables universitaires (directeurs d’UFR, coordonnateurs de la spécialité), en lien avec les Agences Régionales de Santé (ARS) et avec les organisations représentatives des internes, doivent assurer une certaine diversité de lieux de stages dans l’offre de formation pratique (stages en CHU, stages dans les autres établissements de santé, hôpitaux publics et ESPIC, mais également établissements privés – sous couvert de l’obtention de l’agrément pour l’accueil des internes, structures ambulatoires, y compris libérales).
Le suivi des étudiants est assuré de façon plus collégiale que par le passé. C’est le rôle dévolu pour toutes les spécialités à la Commission de coordination de la spécialité.
- Les commissions assurent la préparation des dossiers d’agrément des lieux de stage en lien avec les responsables de ces mêmes lieux, et également en lien avec les représentants des internes.
- Elles statuent d’une manière générale sur la complétion par l’étudiant du parcours prévu par la maquette du DES, et plus particulièrement sur la validation de chaque phase de formation, permettant l’accès à la phase de formation suivante.
- En fin de phase 3, elles statuent sur l’opportunité de délivrer le DES, conférant la qualification dans la spécialité.
Les maquettes de formation et les textes généraux relatifs à la conduite du 3e cycle permettent d’adapter le parcours de l’étudiant à l’évaluation régulière dont il bénéficie : ainsi ont été prévues les possibilités de stage supplémentaire, de façon à assurer l’acquisition des compétences du métier, voire de réorientation, dans les cas d’inaptitude à l’exercice de la spécialité.
La réforme du 3e cycle est une chance
La réforme du 3e cycle confère aux étudiants :
- un parcours de formation densifié, modernisé, exigeant, appuyé sur des outils pédagogiques modernes, sur un renforcement de la formation pratique aux compétences du métier, tant cliniques que techniques ;
- un accompagnement mieux codifié de l’étudiant et un engagement plus marqué de l’ensemble des formateurs ;
- la possibilité de découvrir de façon élargie les différentes modalités d’exercice de la profession.
Ainsi, les parcours de DES doivent répondre de façon plus adaptée :
- aux besoins médicaux de la population ;
- au développement plus marqué de la prévention ;
- aux évolutions des métiers, largement impactés par les innovations médicales.
Il ne faut pas omettre d’y intégrer la nécessaire sensibilisation des jeunes professionnels au décloisonnement des modes d’exercice (ville/hôpital) et aux coopérations professionnelles entre spécialités et entre professions de santé, largement appelées toutes à s’impliquer dans la prévention, dans le suivi des maladies chroniques et la réadaptation.
Une nouvelle dimension : l’ouverture des formations de 3e cycle aux médecins en exercice
Prévu par la loi depuis 2016, puis par un décret de 2017, et par un arrêté de 2022, l’accès des médecins en exercice aux formations de 3e cycle des études médicales vise à mieux répondre :
- aux besoins de santé, notamment dans des spécialités en tension démographique ;
- à certaines situations individuelles nécessitant une réorientation professionnelle,
- aux vœux de certains praticiens de pouvoir évoluer dans l’exercice de leur métier de médecin, dans le cadre d’un changement de spécialité ou dans l’exercice de leur spécialité d’origine.
Cette procédure se met en place en 2023.
Cet accès peut se faire
- Soit vers un "2e DES", dans le but d’obtenir une qualification dans une spécialité qui n’était pas la spécialité d’exercice initiale.
Dans ce cas, et au terme du parcours de formation la spécialité initiale sera abandonnée au bénéfice de celle dans laquelle on aura été nouvellement qualifié (l’exercice concomitant de deux spécialités est impossible en France). - Soit vers une formation complémentaire, option d’un DES ou formation spécialisée transversale (FST), dans le but d’élargir son champ de compétences au sein de la spécialité exercée et de permettre une modulation dans l’exercice de cette spécialité.
Dans les deux cas (DES ou option/FST) le référentiel de formation est celui du 3e cycle des études médicales, notamment celui prévu par la maquette de formation du DES ou de l’option/FST.
Régulation
Cet accès est néanmoins fortement régulé par les pouvoirs publics sur la base d’un arrêté ministériel annuel (à paraître au printemps) fixant par DES, par option ou FST, et par région ou par subdivision (CHU), le nombre de places ouvertes à la formation, dans le cadre de ce qui est en quelque sorte une nouvelle voie de qualification par la formation continue.
En vue de la préparation de cet arrêté, c’est aux ARS qu’il revient de faire remonter vers l’Observatoire national de la démographie des professions de santé (ONDPS) :
- les besoins de santé des territoires ;
- les vœux de réorientation de professionnels, transmis par les spécialités, par les UFR de médecine ou par les Conseils départementaux de l’Ordre des médecins.
Cette voie de qualification "secondaire" ne se substitue pas aux voies de qualification existantes (qualification ordinale, VAE universitaire) ; elles viennent les compléter, en offrant à des professionnels déjà qualifiés des possibilités de réorientation professionnelle plus ou moins marquée, sous responsabilité universitaire et sur la base des référentiels de compétences sur lesquels les maquettes de formation de 3e cycle ont été bâties.
Modalités de candidature et de sélection des candidats
Après parution de l’arrêté d’ouverture des places à la formation, par spécialité (DES) ou par formation complémentaire (option de DES ou FST), et par subdivision/région, les candidatures seront à déposer auprès de l’UFR de médecine de son choix, à raison d’une seule candidature par an, dans une seule UFR.
Il n’y a pas de limite d’âge. Il n’y a pas de limite au nombre de candidatures, qui peuvent être renouvelées chaque année, le cas échéant.
La constitution du dossier de candidature est prévue par la réglementation et donne une large place à la motivation du candidat, à son parcours professionnel et à l’expérience accumulée, de même qu’à son projet professionnel et d’insertion.
La sélection des candidats est assurée par la commission régionale de coordination de la spécialité, dont la composition a été étendue à :
- un représentant de l’ARS ;
- un représentant de la spécialité (autre que ceux qui y figurent au titre de l’université) ;
- un représentant du Conseil départemental de l’Ordre des médecins du département siège de l’ARS ;
- un représentant des enseignants de la FST considérée, lorsque la candidature à celle-ci le justifie.
Les candidats présélectionnés sont ensuite auditionnés par la commission.
Les candidats retenus figurent sur une liste d’admission ; une liste complémentaire est possible lorsque le nombre de candidatures retenues excède le nombre de places ouvertes à la formation.
La même commission, dont les décisions ont un caractère définitif :
- fixe pour chaque candidat retenu le programme de formation qui lui est imposé, au regard à la fois de la maquette de formation et de son parcours ;
- autorise éventuellement une part de validation des acquis (VAE) et un aménagement de la durée et du contenu de la formation, sans pouvoir excéder le seuil de 50 % de ce qui est prévu par la maquette.
La durée de formation varie donc :
- de 6 mois à 2 ans pour les options de DES et les FST ;
- de 18 mois à 6 ans pour les DES, compte tenu de leur durée de formation fixée par les maquettes de 3e cycle et des aménagements éventuels dont bénéficie le candidat retenu à l’issue du processus de sélection.
Déroulé du parcours
La formation des candidats retenus, tant au plan théorique que pratique, débute au 1er novembre suivant. Une inscription universitaire est obligatoire.
La formation en stage a lieu dans les lieux de stage (ou chez les MSU) agréés au titre des formations de 3e cycle des études médicales.
Le coordonnateur de la spécialité, éventuellement assisté du responsable de la FST, est en charge du suivi du professionnel en reformation.
Les modalités de validation du parcours sont les mêmes que pour les étudiants de 3e cycle en formation initiale.
Position statutaire et rémunération
Ce sont des points, ici développés sous réserve, pour lesquels les arbitrages ministériels sont en effet encore attendus pour le printemps 2023.
Le statut universitaire est celui d’étudiant, soit en formation initiale, soit en formation continue. Il impacte le montant des droits universitaires. Des précisions sont également attendues à cet égard.
Le statut "fonctionnel" sera assez différent, selon que l’on est entré :
- dans un parcours de formation à une nouvelle spécialité (2e DES),
- dans un parcours de formation complémentaire (option ou FST).
Un statut administratif commun devrait être défini, situant ce professionnel en reformation entre le statut des internes et celui des assistants, probablement guère éloigné de celui de "Docteur junior".
Dans le cas d’une formation à une option de DES ou à une FST, le praticien en formation reste dans sa spécialité et y développe son champ de compétences :
- par exemple, un cardiologue souhaitant acquérir par cette voie une qualification complémentaire en cardiologie interventionnelle reste un cardiologue et son intégration dans des structures agréées pour la cardiologie interventionnelle ne pose guère de problème.
Il devrait pouvoir continuer à prendre des gardes, ou à exercer sa spécialité, par exemple en remplacement, à côté de ses obligations de formation en stage. - Par exemple pour un généraliste accédant à la FST d’addictologie ou à celle de médecine du sport.
Dans le cadre de la formation à une nouvelle spécialité (2e DES), avec un programme plus long et plus dense, cela apparaît en revanche plus difficile.
Quoique Docteur en médecine, "l’étudiant" ne possède évidemment pas d’emblée les compétences de la spécialité à laquelle il se forme, si bien que l’accès à une certaine autonomie, but de la formation, ne se fera que de manière décalée et de façon progressive.
Les profils des professionnels accédant à un 2e DES ou à une formation complémentaire (option ou FST) seront sans doute assez variés, en fonction de leur parcours préalable et de leur spécialité de destination, avec des programmes pédagogiques différenciés qui conduiront à leur dessiner un profil de fonctions en stage taillé sur mesure et évoluant au cours de leur formation.
La rémunération en stage de ces médecins en reformation n'est pas encore arrêtée ; elle sera déclinée de celle qui existe en formation initiale, sans doute étoffée de primes. S’y ajouteront peut-être pour certains des aides à la reconversion, notamment en cas de réorientation de nécessité, ou en lien avec certains besoins de santé, et selon des modalités propres à leur statut initial, libéral ou salarié (notamment du secteur public).
Perspectives
La réforme du 3e cycle a bouleversé la formation des spécialistes. Certains de ses points ont déjà subi des évolutions, dans la durée de formation ou dans leur contenu pédagogique. Il y en aura sans doute d’autres, pour mieux répondre aux enjeux de formation et aux besoins de santé, de même qu’à l’évolution des métiers en lien avec le progrès médical.
Son déploiement depuis 2017 appelait, par souci de cohérence, une refonte de la formation de 2e cycle, également appuyée sur la notion d’un accès progressif aux compétences nécessaires à l’exercice médical.
Elle assurera l’orientation progressive des étudiants vers des groupes de spécialités, au nombre de treize, isolées ou partageant des champs de compétences communs ou adjacents, par exemple deux groupes dans les spécialités chirurgicales.
Ces réformes constituent une véritable révolution et nécessiteront sans doute des ajustements dans l’avenir.
L’ouverture des formations de 3e cycle aux médecins en exercice peut permettre un ajustement des effectifs de médecins au regard de certains besoins de santé, de même que la prise en compte de la nécessaire évolution des métiers ou du souhait de professionnels de vouloir évoluer dans leur parcours.
Le processus prévu par la réglementation, ouvert pour la première fois en 2023, devra sans doute être rôdé, évalué, peut-être ajusté, de même que la réglementation qui s’y applique, en cherchant l’équilibre entre les besoins de santé, la planification qui en résulte, et les souhaits des professionnels, séduits par la possibilité de parcours professionnels moins rigides que par le passé.












.png)






